Cirurgia Robótica para Câncer de Pulmão: Entenda como funciona e seus benefícios

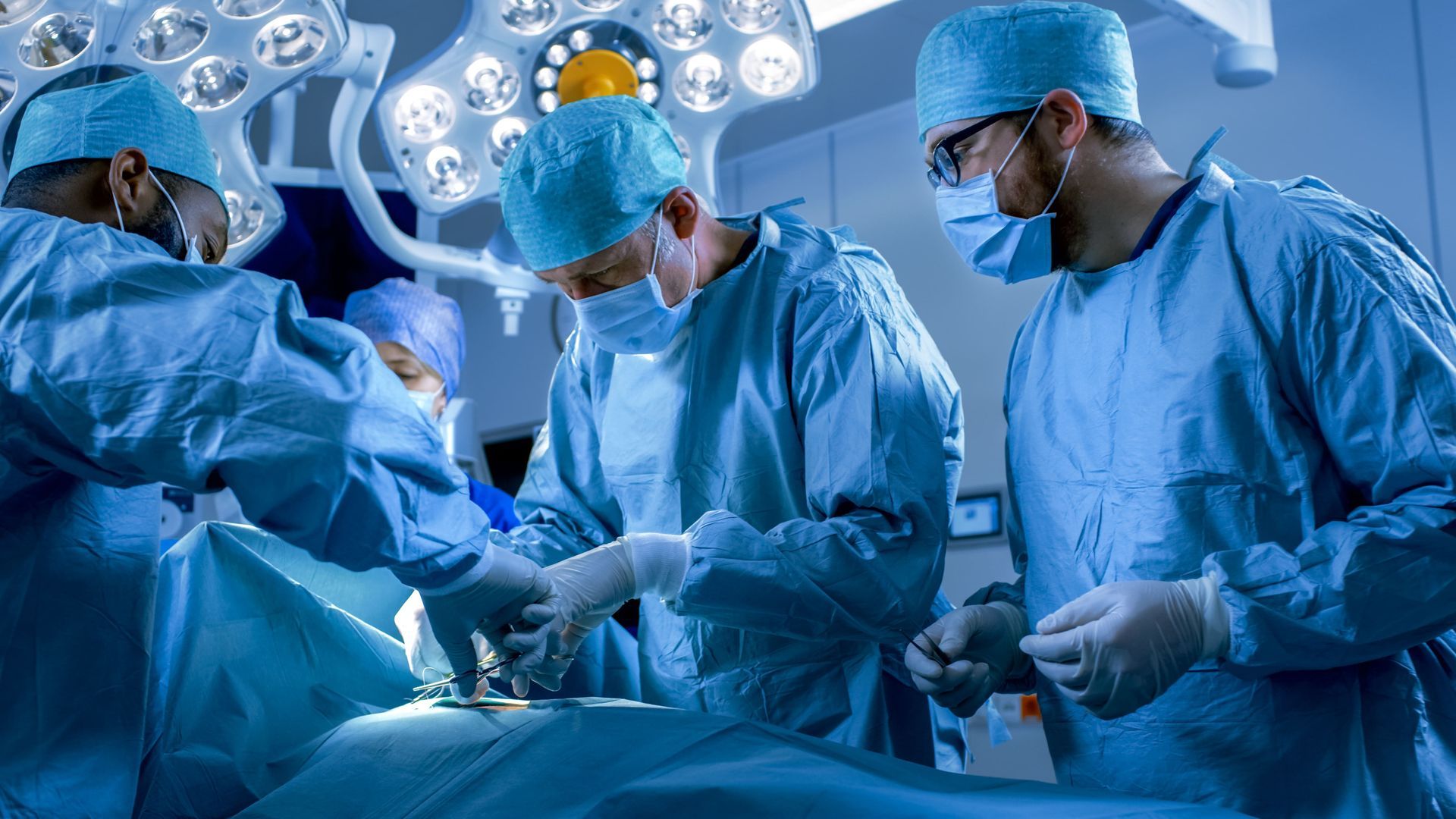
A cirurgia robótica para câncer de pulmão é uma inovação tecnológica que tem revolucionado o tratamento cirúrgico oncológico. Este método oferece maior precisão, menos complicações e uma recuperação mais rápida em comparação com as técnicas tradicionais.
Entenda como a cirurgia robótica funciona, seus benefícios, e por que ela está se tornando uma escolha preferida entre pacientes e profissionais de saúde. Continue lendo para saber mais sobre essa técnica e seus impactos positivos no tratamento do câncer de pulmão.
O que é cirurgia robótica?
A cirurgia robótica é uma
técnica minimamente invasiva que utiliza um sistema robótico para realizar procedimentos cirúrgicos complexos. Esse sistema é controlado por um cirurgião experiente e certificado, que manipula os braços robóticos através de um console. Os movimentos do robô são
extremamente precisos, permitindo intervenções detalhadas em áreas difíceis de alcançar.
Os componentes do sistema robótico são:
- Console do cirurgião: Local onde o cirurgião controla o robô.
- Braços robóticos: equipados com instrumentos cirúrgicos e uma câmera de alta definição.
- Torre de visão: Fornece imagens tridimensionais e ampliadas da área operada.
Como funciona a cirurgia robótica para câncer de pulmão?
A cirurgia robótica para
câncer de pulmão é um procedimento altamente sofisticado que se desenvolve em
várias etapas bem coordenadas, desde a preparação pré-operatória até a recuperação pós-operatória. Esse método avançado permite uma abordagem minimamente invasiva com precisão cirúrgica superior.
Preparação pré-operatória
A preparação para a cirurgia robótica de câncer de pulmão é essencial para garantir o sucesso do procedimento. Antes da cirurgia, o paciente passa por uma série de exames de imagem, como tomografia computadorizada (TC) e ressonância magnética (RM). Esses exames são cruciais para mapear a área a ser operada, permitindo ao cirurgião planejar cada etapa com precisão. Além disso, uma avaliação da saúde geral do paciente é realizada para identificar qualquer condição que possa impactar a cirurgia ou a recuperação. A equipe médica discute detalhadamente o plano cirúrgico com o paciente, explicando os passos do procedimento, os benefícios esperados e os possíveis riscos.
Procedimento cirúrgico
O procedimento cirúrgico oferece uma série de vantagens sobre as técnicas tradicionais.
Incisões mínimas: O processo começa com a realização de pequenas incisões no tórax do paciente, através das quais são inseridos os instrumentos robóticos e a câmera de alta definição. Essas incisões são significativamente menores do que as utilizadas na cirurgia aberta, reduzindo o trauma para o paciente e acelerando o processo de cicatrização.
Controle do robô: O cirurgião opera a partir de um console de controle, onde manipula os braços robóticos com uma precisão que seria impossível de alcançar manualmente. Os movimentos do robô são extremamente refinados e podem replicar com fidelidade os comandos do cirurgião, permitindo uma remoção precisa do tecido tumoral enquanto se preserva o tecido saudável circundante.
A estabilidade e precisão dos movimentos traz uma vantagem significativa versus a cirurgia por videotoracoscopia sem robô.
Visualização 3D: A câmera inserida no corpo do paciente fornece uma visão tridimensional e ampliada do campo cirúrgico. Essa visualização detalhada permite ao cirurgião ver as estruturas internas com clareza, melhorando a capacidade de identificar e tratar as áreas afetadas pelo câncer. A ampliação da imagem ajuda a evitar danos a estruturas vitais próximas ao tumor. Essa é uma outra grande vantagem da cirurgia robótica versus a cirurgia por vídeo tradicional, que trabalha com duas dimensões e menor senso de profundidade.
Monitoramento intra operatório
Durante a cirurgia, o paciente é continuamente monitorado por uma equipe de anestesiologistas e outros profissionais de saúde. Esse monitoramento garante que quaisquer alterações na condição do paciente sejam rapidamente identificadas e tratadas. A precisão permitida no uso de tecnologia robótica pode resultar em menor perda de sangue e menos complicações.
Cuidados pós-operatórios
Após a cirurgia, o paciente é transferido para a sala de recuperação, onde é monitorado de perto até que os efeitos da anestesia desapareçam. A recuperação da cirurgia robótica tende a ser mais rápida em comparação com a cirurgia aberta devido ao menor trauma cirúrgico. Os pacientes geralmente experimentam menos dor e podem retomar suas atividades normais mais rapidamente. O acompanhamento pós-operatório inclui consultas regulares para monitorar a recuperação e garantir que não haja sinais de complicações ou recorrência do câncer.
Essa técnica não só melhora os resultados cirúrgicos, mas também a
qualidade de vida dos pacientes, permitindo uma recuperação mais rápida e menos dolorosa.
Quais são os benefícios da cirurgia robótica para câncer de pulmão?
A cirurgia robótica oferece uma série de benefícios significativos em comparação com a cirurgia aberta e outras técnicas minimamente invasivas. Como já citado, esses benefícios incluem maior precisão, menos complicações, recuperação mais rápida e melhoria na qualidade de vida dos pacientes. A seguir, conheça cada um deles em detalhes.
- Maior precisão
A precisão dos movimentos robóticos é um dos principais benefícios da cirurgia robótica para câncer de pulmão. Os braços robóticos permitem remover tumores com uma exatidão incomparável. Essa precisão é crucial para preservar o máximo possível de tecido saudável ao redor do tumor, minimizando o impacto sobre as funções pulmonares. Além disso, a visualização tridimensional e ampliada do campo cirúrgico proporcionada pela câmera robótica permite ao cirurgião identificar e evitar estruturas vitais, reduzindo o risco de danos colaterais. Seu benefício é particularmente percebido em segmentectomias anatômicas, onde o uso do Firefly permite identificar exatamente os limites de cada segmento, e para dissecções de linfonodos do mediastino mais complexas.
2. Menos complicações
A cirurgia robótica reduz significativamente o risco de complicações em comparação com a cirurgia aberta e tem menor chance de conversão para cirurgia aberta versus a videotoracoscopia.
- Redução do sangramento: As incisões menores feitas durante a cirurgia robótica resultam em menos perda de sangue, o que diminui a necessidade de transfusões e reduz o risco de complicações associadas à perda sanguínea excessiva.
- Menor risco de infecção: A abordagem minimamente invasiva da cirurgia robótica reduz a exposição dos órgãos internos, diminuindo o risco de infecções pós-operatórias. Menor manipulação dos tecidos e menores incisões também contribuem para um menor risco de infecção.
- Precisão na remoção do tumor: A capacidade de realizar movimentos extremamente precisos com os instrumentos robóticos ajuda a assegurar a remoção completa do tumor, reduzindo a possibilidade de recorrência e a necessidade de procedimentos adicionais.
3. Recuperação Mais Rápida
Pacientes submetidos à cirurgia robótica geralmente experimentam uma recuperação mais rápida em comparação com aqueles que passam por cirurgia aberta.
Menos dor pós-operatória: As incisões menores e a menor manipulação dos tecidos resultam em menos dor pós-operatória, permitindo que os pacientes se movimentem e realizem atividades leves mais cedo.
Hospitalização reduzida: Devido ao menor trauma cirúrgico, o tempo de internação hospitalar é significativamente reduzido. Pacientes podem receber alta mais cedo, retornando ao conforto de suas casas e diminuindo o risco de infecções hospitalares.
Recuperação geral: A recuperação mais rápida permite aos pacientes retomarem suas atividades diárias e de trabalho em um período menor, favorecendo uma melhor adaptação ao pós-operatório e uma reintegração mais rápida à vida normal.
4. Melhor Qualidade de Vida
A soma de todos esses benefícios resulta em uma melhora significativa na qualidade de vida dos pacientes.
- Retorno rápido às atividades diárias: A recuperação mais rápida e menos dolorosa permite que os pacientes retornem às suas atividades diárias e profissionais com maior rapidez, reduzindo o impacto da cirurgia em suas rotinas.
- Menor impacto emocional e psicológico: Menos dor e uma recuperação mais rápida também contribuem para um menor estresse emocional e psicológico, o que é vital para a saúde mental dos pacientes durante o processo de recuperação.
- Melhor prognóstico geral: A precisão e a eficácia da cirurgia robótica aumentam as chances de sucesso no tratamento do câncer de pulmão, proporcionando aos pacientes uma perspectiva mais positiva em relação à sua saúde a longo prazo.
Perguntas Frequentes
Como é feita a cirurgia robótica de pulmão?
A cirurgia robótica de pulmão é feita através de pequenas incisões no tórax, inserindo braços robóticos e uma câmera 3D. O cirurgião controla o robô de um console para remover o tumor com precisão.
Quando a cirurgia robótica é indicada?
A cirurgia robótica é indicada para pacientes com câncer de pulmão em estágios iniciais ou localmente avançados, onde uma abordagem minimamente invasiva é benéfica.
Qual o risco de cirurgia robótica?
Os riscos incluem complicações anestésicas, infecções, sangramento e danos a estruturas próximas, mas são geralmente menores comparados à cirurgia aberta.
Quem é um candidato ideal para a cirurgia robótica para câncer de pulmão?
Candidatos ideais são pacientes com câncer de pulmão em estágios iniciais ou localmente avançados que podem se beneficiar de uma abordagem minimamente invasiva. A avaliação é feita caso a caso, levando em conta a saúde geral do paciente e a localização do tumor.
Qual é o tempo de recuperação após a cirurgia robótica para câncer de pulmão?
O tempo de recuperação pode variar, mas geralmente é mais curto em comparação com a cirurgia aberta. Muitos pacientes conseguem retornar às suas atividades normais em algumas semanas, com menos dor e desconforto pós-operatório.
Quais são as taxas de sucesso da cirurgia robótica para câncer de pulmão?
As taxas de sucesso dependem de vários fatores, incluindo o estágio do câncer, a localização do tumor e a saúde geral do paciente. Em geral, a cirurgia robótica tem demonstrado alta eficácia na remoção de tumores pulmonares, com taxas de sucesso comparáveis ou superiores às de outras técnicas cirúrgicas.
Como a cirurgia robótica pode afetar a função pulmonar após o procedimento?
A cirurgia robótica pode preservar mais tecido pulmonar saudável, resultando em melhor função pulmonar pós-operatória comparada à cirurgia tradicional.
Como a cirurgia robótica impacta a taxa de recorrência do câncer de pulmão?
A precisão da cirurgia robótica pode aumentar a remoção completa do tumor, potencialmente reduzindo a taxa de recorrência do câncer de pulmão.
Existe alguma limitação anatômica que possa impedir o uso da cirurgia robótica?
Sim, tumores localizados em áreas de difícil acesso ou próximos a estruturas vitais podem limitar a viabilidade da cirurgia robótica.
Conclusão
A cirurgia robótica para câncer de pulmão representa um avanço significativo na medicina, oferecendo precisão, menos complicações e uma recuperação mais rápida. À medida que a tecnologia continua a evoluir, espera-se que mais pacientes tenham acesso a esses benefícios. Se você ou um ente querido está buscando opções de tratamento para o câncer de pulmão, a cirurgia robótica pode ser uma escolha a ser discutida com seu médico.
Se você está em busca de um especialista em oncologia clínica, conheça o Dr. Gustavo Schvartsman, formado pela Escola Paulista de Medicina/Universidade Federal de São Paulo e com especialização no MD Anderson Cancer Center, ele traz experiência internacional e um forte foco em imunoterapia. Atuando no Hospital Israelita Albert Einstein, Dr. Gustavo oferece tratamentos personalizados, incluindo terapias de última geração e um cuidado integral, garantindo que cada paciente receba as melhores opções de tratamento disponíveis. Para mais informações navegue no site ou para agendar uma consulta clique aqui.
E continue acompanhando a
central educativa para mais conteúdos relacionados à saúde.